Je crois bien que c’est en lisant l’article de Lafortune, Béland et Bergman Le vieillissement et les services de santé : une réorientation des pratiques cliniques plutôt qu’un défi économique (dans le dernier Vie économique) que je suis arrivé au rapport S’améliorer avec le temps : planifier, des systèmes de santé adaptés à la population vieillissante rendant compte d’une démarche de la  Fondation canadienne de la recherche sur les services de santé. Une série de tables-rondes réalisées dans différentes régions du pays mettent en évidence la nécessité de mieux intégrer les soins, de faire plus de promotion, de mieux soutenir les aidants et les personnes vieillissantes… Ici le rapport synthèse, et ici le compte rendu de la Table régionale du Québec (pdf) avec présentation de François Béland, dont voici quelques savoureux extraits :
Fondation canadienne de la recherche sur les services de santé. Une série de tables-rondes réalisées dans différentes régions du pays mettent en évidence la nécessité de mieux intégrer les soins, de faire plus de promotion, de mieux soutenir les aidants et les personnes vieillissantes… Ici le rapport synthèse, et ici le compte rendu de la Table régionale du Québec (pdf) avec présentation de François Béland, dont voici quelques savoureux extraits :
L’évolution de la structure par âge, au Québec et dans le reste du Canada, attribuable au changement du taux de dépendance démographique, n’a pas en soi d’incidence directe sur la viabilité du régime d’assurance-maladie. (…) [A]u Québec, de 1998 à 2007, l’augmentation continue des dépenses de santé est principalement attribuable à la combinaison d’une hausse de l’utilisation et du prix des médicaments et des technologies médicales, et d’une hausse de l’utilisation des services (hausse du volume). (…) Les dépenses non couvertes par le régime d’assurance-maladie continueront de grimper à mesure que la population vieillit. (…) Une bonne part de l’augmentation des dépenses liées aux services de santé et sociaux associées à l’âge est en fait attribuable à l’utilisation des services de santé au cours des dernières années de vie. On constate toutefois une diminution des dépenses de santé au cours de la dernière année de vie plus l’âge est élevé au moment du décès.
En outre, l’utilisation des soins de longue durée augmente avec l’âge, mais ces services ne sont pas couverts par le régime d’assurance-maladie. (GeV souligne) (Béland, 2010)
Tiré des conclusion du même rapport de la Table régionale : [L]es crédits d’impôt accordés aux personnes âgées qui bénéficient de soins à domicile sont un des programmes clés mis de l’avant par le gouvernement du Québec afin d’aider les personnes âgées à demeurer plus longtemps à la maison.
Parlant des soins de longue durée non couverts par le régime d’assurance-maladie, la commission parlementaire portant sur le projet de loi 16, modifiant principalement les procédure d’accréditation des résidences pour aînés, on retrouve dans les mémoires présentés à cette commission une belle brochette de points de vue sur la situation — mémoires de l’AQESSS, du Regroupement des résidences pour aînés, de l’Association québécoise de défense des droits des personnes retraitées et préretraitées, Le Protecteur du citoyen (et plusieurs autres accessibles à la page Documents déposés du site de l’ANQ); Le Devoir de ce matin rapporte le point de vue de l’Ordre professionnel des diététistes sur la situation alimentaire des aînés en résidences.
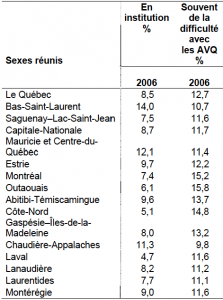
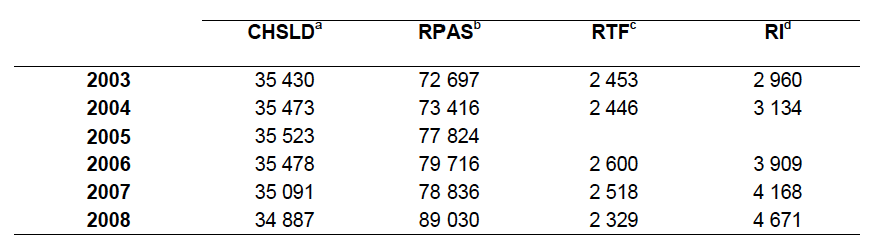
 Plusieurs de ces mémoires citaient ces deux sources d’information : Info-hébergement — un bulletin statistique disponible sur le nouveau Portail informationnel Santé et Services sociaux ; et Vieillissement de la population, état fonctionnel des personnes âgées et besoins futurs en soins de longue durée au Québec, un essai de prospective de Robert Choinière de l’INSPQ (voir aussi l’errata corrigeant le tableau 14). Le premier document trace le portrait des taux d’hébergement des personnes âgées, par sous-groupes d’âge et par type de service (CHSLD, RI, RTF et « résidences privées avec services »), tout cela par région administrative. Au total, sur les 140 190 personnes de 65 ans ou plus qui étaient hébergées au 31 mars 2009, 98 211 l’étaient dans des RPSPA (résidence privée avec services pour personnes âgées). Le document de l’INSPQ quant à lui tente d’établir une fourchette de besoins de soins prolongés (qu’il évalue de 12 à 24 % chez les personnes âgées de 65 ans et plus) à partir de trois modèles : les besoins d’aide pour les activités de la vie quotidienne (AVQ), suivant l’ESCC (Enquête sur la santé des collectivités canadiennes); les incapacités sévères et très sévères, suivant l’Enquête (post-censitaire) sur la participation et les limitations d’activités (EPLA); et les difficultés (souvent) avec les AVQ – tirées du recensement.
Plusieurs de ces mémoires citaient ces deux sources d’information : Info-hébergement — un bulletin statistique disponible sur le nouveau Portail informationnel Santé et Services sociaux ; et Vieillissement de la population, état fonctionnel des personnes âgées et besoins futurs en soins de longue durée au Québec, un essai de prospective de Robert Choinière de l’INSPQ (voir aussi l’errata corrigeant le tableau 14). Le premier document trace le portrait des taux d’hébergement des personnes âgées, par sous-groupes d’âge et par type de service (CHSLD, RI, RTF et « résidences privées avec services »), tout cela par région administrative. Au total, sur les 140 190 personnes de 65 ans ou plus qui étaient hébergées au 31 mars 2009, 98 211 l’étaient dans des RPSPA (résidence privée avec services pour personnes âgées). Le document de l’INSPQ quant à lui tente d’établir une fourchette de besoins de soins prolongés (qu’il évalue de 12 à 24 % chez les personnes âgées de 65 ans et plus) à partir de trois modèles : les besoins d’aide pour les activités de la vie quotidienne (AVQ), suivant l’ESCC (Enquête sur la santé des collectivités canadiennes); les incapacités sévères et très sévères, suivant l’Enquête (post-censitaire) sur la participation et les limitations d’activités (EPLA); et les difficultés (souvent) avec les AVQ – tirées du recensement.
Un exercice qui lui permet de quantifier les besoins de soins de longue durée par région administrative, puis par territoire de CSSS (Tableau 13, pages 25 et ss). Ce qui met en lumière des différences importantes entre régions et entre CSSS, dues aux taux de personnes âgées mais aussi aux taux de besoins en AVQ selon l’âge. Si les taux pour chaque région demeurent assez stables, le nombre de personnes ayant des besoins de soins de longue durée doublera à l’échèle du Québec, d’ici 20 ans, et triplera dans certaines régions.
Ces études mettent aussi en lumière le fait que nous n’avons même pas de chiffres clairs sur le nombre de personnes vivant en institution : le recensement parle de 90 000 personnes en 2006, alors qu’il y en avait de 30 à 40 000 en CHSLD, c’est donc dire qu’une partie des personnes en résidences privées étaient comptées, mais pas toutes. De même, lorsque Choinière parle des services à domicile, à aucun moment il ne cite le nombre d’usagers de ces services : il est vrai que les services à domicile sont offerts à toutes les personnes, sans égard à l’âge et de plus en plus souvent, dans des domiciles qui sont des résidences privées. Si on veut avoir un portrait fidèle de la situation, il faudrait distinguer les lieux de résidence des clientèles desservies par les services à domicile, de même que les groupes d’âge (ce qui est déjà disponible).
 Mais il y a une autre information qu’il serait utile d’inclure dans le portrait, et que je n’ai pas encore trouvée : le nombre de personnes âgées habitant en résidences privées soutenues (et à quelle hauteur) par le programme de Crédit d’impôt pour maintien à domicile d’une personne âgée. On retrouve même sur le site du ministère du revenu un outil de calcul du montant qui pourrait être perçu, selon l’état de la personne et les services reçus. Ces crédits donnent droit à un maximum de 4680$ pour une personne de 70 ans seule autonome, et 6480 $ si cette personne est non autonome. Ces crédits maximums représentent 30 % des dépenses admissibles : ainsi pour obtenir le maximum, une personne non autonome devra avoir payé 21 600 $ en frais de services (repas, entretien, soins personnels, soins infirmiers). Combien l’État a-t-il déboursé, par territoire de CSSS, pour ce crédit d’impôt, pour combien de personnes ? Cela devrait faire parti de l’équation quand il s’agit d’évaluer les besoins à combler en soins de longue durée. La pression sur les services publics est sans doute plus grande là où les aînés ont peu de moyens personnels, alors que dans les quartiers plus riches, l’État subventionne les services, à hauteur plus substantielle, par la porte toute discrète de l’impôt sur le revenu personnel.
Mais il y a une autre information qu’il serait utile d’inclure dans le portrait, et que je n’ai pas encore trouvée : le nombre de personnes âgées habitant en résidences privées soutenues (et à quelle hauteur) par le programme de Crédit d’impôt pour maintien à domicile d’une personne âgée. On retrouve même sur le site du ministère du revenu un outil de calcul du montant qui pourrait être perçu, selon l’état de la personne et les services reçus. Ces crédits donnent droit à un maximum de 4680$ pour une personne de 70 ans seule autonome, et 6480 $ si cette personne est non autonome. Ces crédits maximums représentent 30 % des dépenses admissibles : ainsi pour obtenir le maximum, une personne non autonome devra avoir payé 21 600 $ en frais de services (repas, entretien, soins personnels, soins infirmiers). Combien l’État a-t-il déboursé, par territoire de CSSS, pour ce crédit d’impôt, pour combien de personnes ? Cela devrait faire parti de l’équation quand il s’agit d’évaluer les besoins à combler en soins de longue durée. La pression sur les services publics est sans doute plus grande là où les aînés ont peu de moyens personnels, alors que dans les quartiers plus riches, l’État subventionne les services, à hauteur plus substantielle, par la porte toute discrète de l’impôt sur le revenu personnel.